|
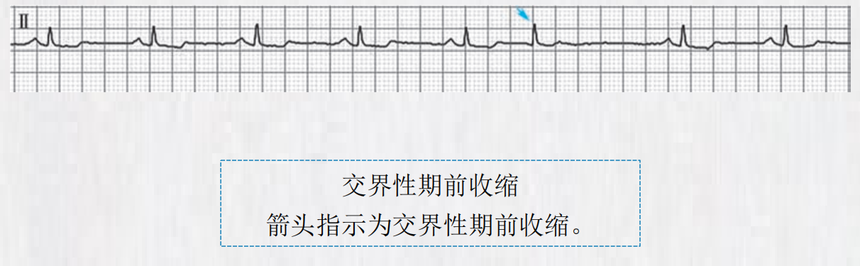
房室交界性心律失常一、房室交界性期前收缩 (一)概念 房室交界性期前收缩(premature atrioventricular junctional beats)简称交界性期前收缩,也称交界性 早搏(结早)。其冲动起源于房室交界区,可前向和逆向传导,分别产生提前发生的QRS波与逆行 P波。交界性期前收缩通常无需治疗。 (二)心电图 逆行P波可位于QRS波之前(PR间期<0.12秒)、之中或之后(RP间期<0.20秒); QRS波形态正常,当发生室内差异性传导时,QRS波形态可有变化。
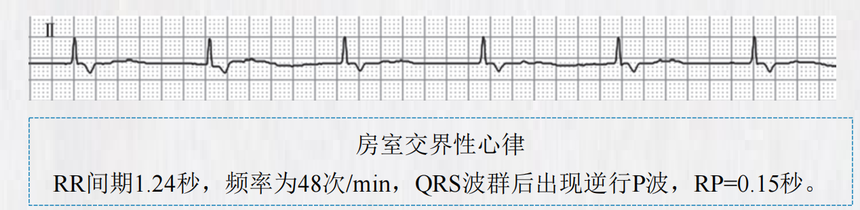
二、房室交界性逸搏与心律 (一)概念 房室交界区组织在正常情况下不表现出自律性,称为潜在起搏点。 下列情况时,潜在起搏点可成为主导起搏点: (1)由于窦房结发放冲动频率减慢,低于潜在起搏点的固有频率; (2)由于传导障碍,窦房结冲动不能抵达潜在起搏点部位,潜在起搏点自动除极产生逸搏。 房室交界性心律(AV junctional rhythm)指房室交界性逸搏连续发生而形成的节律。 (二)心电图 房室交界性逸搏(AV junctional escape beats)的心电图表现为在长于正常PP间期的间歇后出现一个 正常的QRS波群,P波缺失,或逆行P波位于QRS波之前或之后,此外,亦可见到未下传至心室的窦 性P波。 房室交界性心律(AV junctional rhythm)的心电图显示正常下传的QRS波,频率为40~60次/min, 可有逆行P波或存在独立、缓慢的心房电活动,从而形成房室分离,此时,心室率超过心房率。
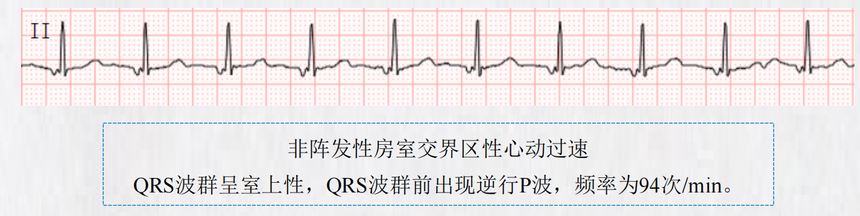
(三)治疗 房室交界性逸搏或心律的出现,与迷走神经张力增高、显著的窦性心动过缓或房室传导阻滞有关, 并作为防止心室停搏的生理保护机制。一般无需治疗,必要时可起搏治疗。 三、非阵发性房室交界性心动过速 (一)概念 非阵发性房室交界区性心动过速(nonparoxysmal atrioventricular junctional tachycardia)的发生机制 与房室交界区组织的自律性增高或触发活动有关。 最常见的病因为洋地黄中毒,其次为下壁心肌梗死、心肌炎、急性风湿热或心脏瓣膜手术后等, 亦偶见于正常人。 心动过速发作起始与终止时,心率逐渐变化,有别于突发突止的阵发性折返性心动过速,故称为“ 非阵发性”。 (二)心电图 心率70~150次/min或更快,心律通常规则,QRS波正常,自主神经系统张力变化可影响心率快慢。 如心房的电活动由窦房结或异位心房起搏点控制,可发生房室分离。 洋地黄过量引起者,经常合并房室交界区文氏型传导阻滞,使心室律变得不规则。
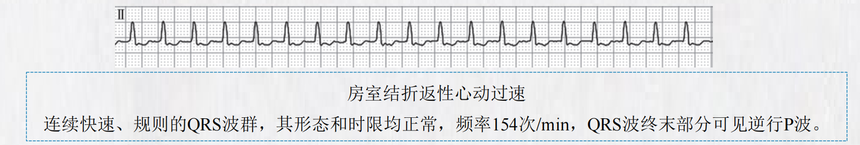
(三)治疗 治疗主要针对基本病因。 本型心律失常通常能自行消失,如病人耐受性良好,仅需密切观察和治疗原发疾病。 已用洋地黄或疑洋地黄中毒者应立即停用洋地黄,补充钾盐,不宜施行电复律;如与洋地黄无关, 可应用β受体拮抗剂、非二氢吡啶类钙通道阻滞剂或洋地黄治疗。 其他药物可选用Ⅰa、Ⅰc与Ⅲ类(胺碘酮)抗心律失常药物。 四、房室交界区相关的折返性心动过速 房室交界区相关的折返性心动过速主要包括房室结折返性心动过速(atrioventricular nodal reentrant tachycardia,AVNRT)和房室折返性心动过速(atrioventricular reentrant tachycardia,AVRT)两大类。 临床特征表现为规律而快速的心动过速,呈突然发作与终止,心电图多表现为QRS波群形态正常、 RR间期规则的快速心律,故在临床上又统称为阵发性室上性心动过速(paroxysmal supraventricular tachycardia,PSVT)。 其共同的发生机制是折返,前者的折返环路位于房室结内;后者由房室交界区、旁道与心房、心室 共同组成折返环路,与预激综合征密切相关。 (一)房室结折返性心动过速 1.病因 病人多无器质性心脏病,常见于年轻人,相当部分病人有长期反复发作病史。 2.临床表现 心动过速呈阵发性,突发突止;持续时间长短不一,可数分钟或数小时,甚者可达数天。 症状包括突发的心悸、胸闷、焦虑不安、头晕、疲劳,少见有晕厥、心绞痛、心力衰竭与休克。症状 轻重取决于发作时心室率加快的程度以及持续时间,亦与是否合并器质性心脏病及其严重程度相关。 若发作时心室率过快,使心排血量与脑血流量锐减,或心动过速猝然终止,窦房结未能及时恢复自律 性导致心搏停顿,则可发生晕厥。 心动过速发作时听诊心尖区第一心音强度恒定,心律绝对规则。 3.心电图特征 (1)心率常为180~200次/min,节律规则,偶尔超过250次/min,尤其是儿童; (2)QRS波形态与时限均正常,但发生室内差异性传导或束支传导阻滞时,QRS波形态异常; (3)P波为逆行性(Ⅱ、Ⅲ、aVF导联倒置),常埋藏于QRS波内或位于其终末部分,P波与QRS波保持 固定关系; (4)起始突然,通常由一个房性期前收缩触发,其下传的PR间期显著延长,随之引起心动过速发作。
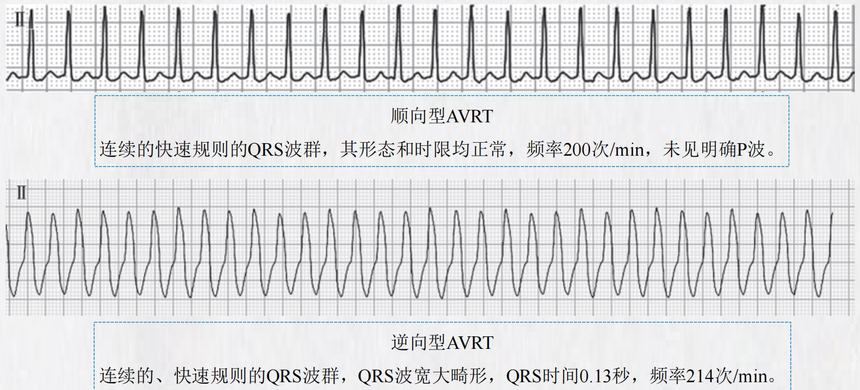
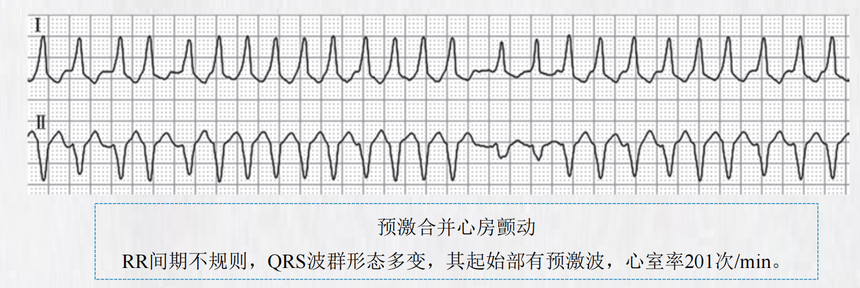
4.心电生理检查 心电生理检查是AVNRT重要的检查方法,在绝大多数病人中可发现房室结快、慢径双径(常见)或多 径路前向传导的证据,即可见特征性的跳跃现象(逐渐缩短心房刺激频率至快径不应期时,心房-希氏 束间期突然延长超过50ms的现象,提示刺激信号从快径转至慢径并下传),随后可出现回波或发生心 动过速。 根据心动过速时心房-希氏束(AH)间期和希氏束-心房(HA)间期的长短以及最早逆传心房激动部 位的不同,将AVNRT分为三型,即慢快型、快慢型、慢慢型,少数病人可合并上述2种或以上类型。 5.治疗——急性发作期 应根据病人基础的心脏状况、既往发作的情况以及对心动过速的耐受程度进行适当处理,部分病人 常可自行终止。 (1)如病人心功能与血压正常,可先尝试刺激迷走神经的方法:病人取仰卧位,双下肢抬高,使 用Valsalva动作(深吸气后屏气、再用力作呼气动作)、咽刺激诱导恶心、将面部浸没于冰水内等 方法可使心动过速终止。也可采取颈动脉窦按摩(每次5~10秒,切莫双侧同时按摩,老年人及青 光眼病人慎用)。(2)药物治疗是终止心动过速发作最常用的方法。首选腺苷;腺苷无效时可改静脉注射维拉帕米、 胺碘酮、地尔硫䓬或β受体拮抗剂。 (3)血流动力学不稳定、药物不能转复或控制心动过速者,应进行电复律。 (4)导管消融技术安全和有效,是根治房室结折返性心动过速的首选治疗方案。 (二)房室折返性心动过速 房室折返性心动过速(AVRT)是通过旁道产生的心动过速。 旁道可为单束或多束心肌组织,主要分布在三尖瓣环旁的右心室游离壁、房室瓣环的间隔面和二尖 瓣后瓣对应的左心室游离壁。 最常见的是连接心房和心室之间的旁道,称为房室旁道(accessory atrioventricular pathways),又 称Kent束;少见的旁道包括心房-希氏束旁道(atriohisian tracts pathways)、房室结-心室旁道 (nodoventricular pathways)和希氏束-心室旁道(fasciculoventricular pathways)等,后两者也称 Mahaim束。另约10%的病人存在多条旁道。 • 旁道具有前传(房-室传导)和/或逆传(室-房传导)的电生理特性。 • 当激动通过旁道下传,提前激动心室,窦性心律下可显示预激波(心电图δ波),该旁道称为显性 旁道或显性预激(即心室预激)。当旁道无前向传导功能,只能逆传,窦性心律下无预激波时, 称为隐匿性旁道。 • 当心室预激引发AVRT时称为预激综合征,由Kent束引发的预激综合征称为Wolff-Parkinson-White (WPW)综合征,也称为典型预激综合征,是最多见的一种预激综合征,由其他少见旁道引起者 称为变异型预激综合征。 • 当预激合并房颤(房扑)时,由于旁道传导速度快,过快的心房率可引发极快的心室率;部分旁 道前传不应期短的病人,激动可能全部从旁道下传,心率可超过300次/min,甚至演变为心室颤动。 1.病因 病人大多无其他心脏异常征象。 可于任何年龄经体检心电图或发作心动过速被发现。 少数可见于先天性心血管病如三尖瓣下移畸形(Ebstein畸形)、二尖瓣脱垂、各类心肌病等。 2.临床表现 临床表现类似房室结折返性心动过速。症状严重程度取决于心动过速时心率的快慢、持续时间、心 动过速的类型以及基础心脏病情况。 当预激合并房颤(房扑)时可出现黑矇、晕厥等血流动力学不稳定表现,甚至出现阿斯综合征发作。 3.心电图特征——房室折返性心动过速(AVRT) 心电图表现为连续的、快速规则的QRS波群,频率为150~220次/min,未见明确P波,多数QRS波 群形态正常;少数心电图表现为宽大畸形的QRS波群,称之为宽QRS心动过速。 顺向性AVRT通常表现为QRS形态正常的心动过速,此型最常见,占AVRT的90%以上(见下页图); 逆向型AVRT心电图表现为宽QRS心动过速)。
极少数顺向性AVRT合并束支传导阻滞或室内差异性传导时,也可表现为宽QRS心动过速。 预激合并房颤(房扑)时,激动分别经旁道和经房室结下传,心动过速的QRS形态多变,可表现为 QRS形态正常的心动过速,也可为宽QRS心动过速。
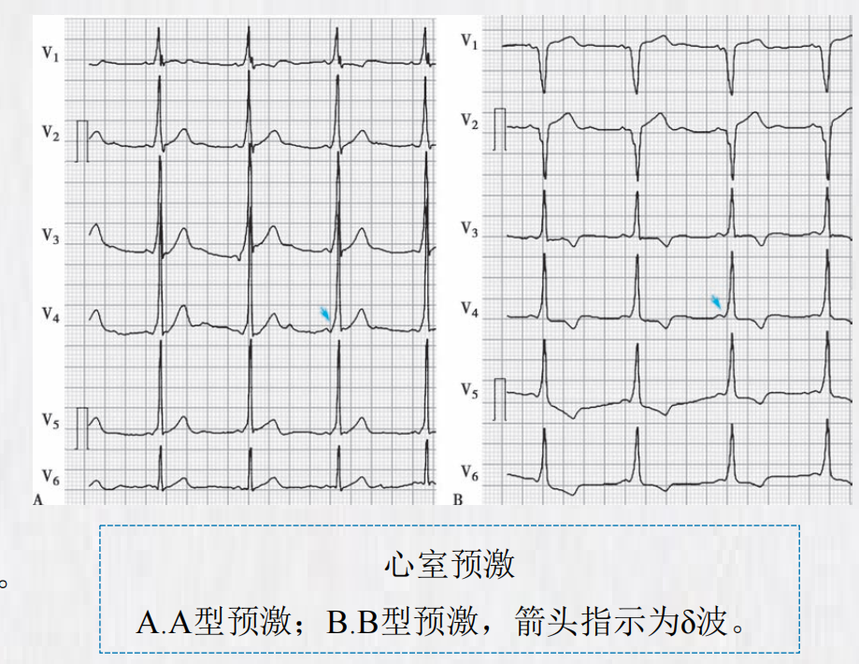
4.心电图特征——心室预激 (1)PR间期短于0.12秒; (2)QRS波群起始部分粗钝(称δ波),终末部分 正常; (3)ST-T波呈继发性改变,与QRS波群主波方向 相反。根据胸导联QRS波群主波方向,心电图诊断 命名为A型预激和B型预激。 A型预激:胸导QRS主波全部向上; B型预激:V1、V2导联主波向下,V4~V6导联向上。
5.心电生理检查 心电生理检查可明确诊断和旁道定位,并指导经导管消融治疗。 6.治疗 • 顺向型AVRT,可参照房室结折返性心动过速处理。 • 逆向型AVRT,如刺激迷走神经和用腺苷无效,应考虑静脉注射伊布利特、普鲁卡因胺、氟卡尼、 或普罗帕酮。 • 预激伴心房颤动(心房扑动)的病人,终止心动过速首选电复律,或静脉注射伊布利特或普罗帕 酮,不应使用β受体拮抗剂、维拉帕米、地尔硫䓬、洋地黄类药物和胺碘酮,因为这些抗心律失常 药可能抑制房室结传导从而加剧旁道下传,有诱发心室颤动的风险。 • 血流动力学不稳定、药物无法转复或控制心动过速者,应进行电复律。 • 导管消融是根治房室折返性心动过速的首选治疗方法。尤其对于心动过速发作频繁、或伴发心房 颤动或心房扑动的病人,应尽早行导管消融治疗。 |