|
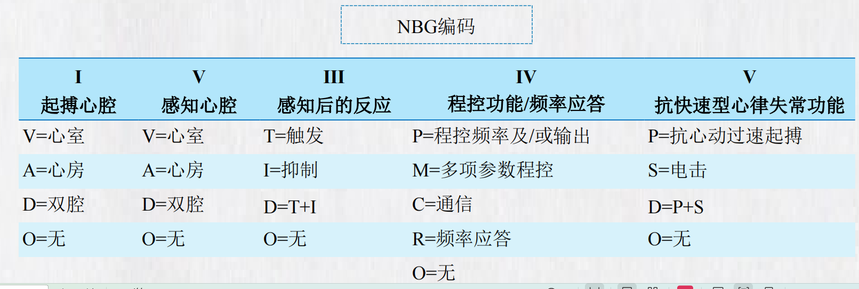
心律失常的介入治疗和手术治疗一、心脏电复律与电除颤 (一)定义 心脏电复律(cardioversion)和电除颤(defibrillation)的机制是在极短暂的时间内给心脏通以强直 流电,引起心脏自律细胞在瞬间同时除极化,并使所有可能存在的折返通道全部失活,此时心脏起 搏系统中具有最高自律性的起搏点(通常是窦房结)重新主导心脏节律。 根据电复律时是否识别R波,分为同步电复律与非同步电除颤。 1.同步电复律 放电时电流正好与R波同步,电流刺激落在R波降支或R波起始后30ms左右处,即心室肌绝对不应期 中,从而避免在心室的易损期(相当于T波顶峰前20~30ms)放电导致室速或室颤。 同步电复律主要用于除心室颤动、心室扑动以外存在R波的各种快速型异位心律失常,如药物治疗 无效的阵发性室上性心动过速、心房扑动、心房颤动及室性心动过速。电复律前一定要核查仪器上 的“同步”功能处于开启状态。 2.非同步电除颤 临床上用于R波不能分辨时,即心室颤动或心室扑动的电治疗。此时心脏的有效机械收缩消失,已 无心动周期,也无QRS波,更无需避开心室易损期,应即刻于任何时间放电。 (二)适应证和禁忌证 电复律与电除颤适应证主要包括两大类:各种严重的甚至危及生命的恶性心律失常,以及各种持续 时间较长的快速型心律失常。总的原则是,对于任何快速型的心律失常,若导致血流动力学障碍, 且药物治疗无效者,均应考虑电复律或电除颤。 (三)并发症 虽然电复律和电除颤对快速型心律失常是一种快速、安全和有效的治疗措施,但仍可有并发症发生, 主要包括:诱发各种心律失常,出现急性肺水肿、低血压、体循环栓塞和肺动脉栓塞,心肌损伤 (血清心肌酶增高)以及皮肤灼伤等。 二、心血管植入型电子器械 心血管植入型电子器械(cardiovascular implantable electronic devices,CIED)包括普通心脏起搏器 (pacemaker,PM)、植入型心律转复除颤器(implantable cardioverter-defibrillator,ICD)、心脏 再同步治疗(cardiac resynchronization therapy,CRT)起搏器等。 普通心脏起搏器主要用于治疗心动过缓,而ICD则主要用于室性心动过速的转复及室颤的电除颤治 疗。CRT可以通过释放起搏脉冲使左右心室收缩再同化而治疗慢性心力衰竭。 (一)普通心脏起搏治疗 普通心脏起搏器(PM)是通过发放一定形式的电脉冲刺激心脏,使之激动和收缩,即模拟正常心 脏的冲动形成和传导,用于治疗各类缓慢型心律失常。 无导线起搏器是一种集脉冲发生器与电极导线于一体的新型起搏器,以微缩胶囊的形式植入病人心 腔内,无需静脉植入心内膜导线及皮下囊袋,尤其适用于存在传统起搏器植入路径异常或出现既往 反复起搏系统感染的病人。 临时心脏起搏作为治疗危急心律失常的一项临时替代措施,主要用于有症状或有血流动力学紊乱的 心动过缓,也可用于对快速型心律失常的超速抑制。临时心脏起搏器常作为急救措施使用,使用时 间一般不超过2周。 普通心脏起搏治疗的适应证: • 有症状的窦房结功能障碍; • 症状性慢性双分支或三分支传导阻滞及二度Ⅱ型、高度、三度房室传导阻滞;持续性房颤合并症 状性心动过缓; • 对于需要药物治疗的心律失常或其他疾病(无替代治疗方案)所致症状性窦房结功能障碍或房 室传导阻滞; • 心脏抑制性颈动脉窦综合征或倾斜试验期间出现心脏停搏(持续时间>3秒)导致反复晕厥。 起搏器的功能及起搏模式 1985年北美心脏起搏与电生理学会(NASPE)和英国心脏起搏与电生理工作组(BPEG)共同编码 了NBG编码,并于2002年进行了修订。
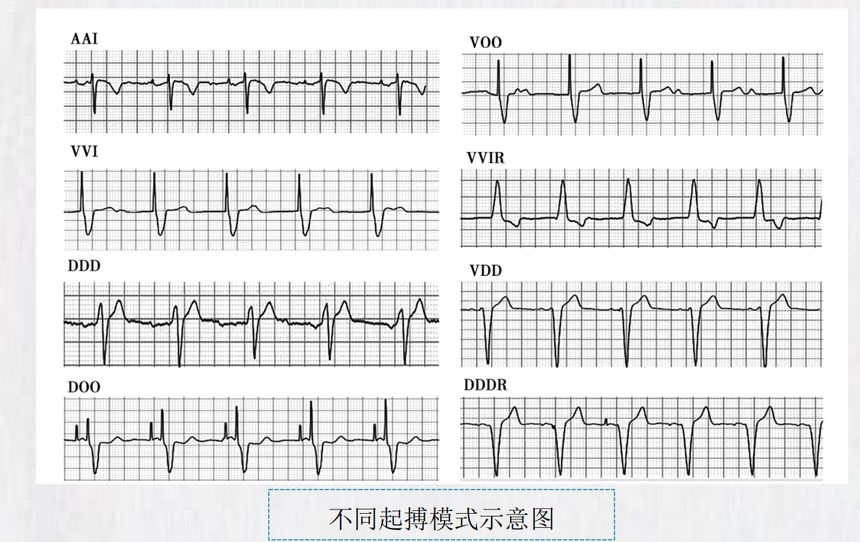
起搏方式的选择 1.VVI方式 适用于:①一般性的心室率缓慢,无器质性心脏病,心功能良好者;②间歇性发生的心室率缓慢及 长R-R间隔。 但有下列情况者不适宜应用:①VVI起搏时血压下降20mmHg以上;②心功能代偿不良;③已知有 起搏器综合征,因VVI起搏干扰了房室顺序收缩及室房逆传导致心排血量下降等出现的相关症状。 2.AAI方式 保持房室顺序收缩,属生理性起搏,适用于房室传导功能正常的病窦综合征。 不适宜应用者:①有房室传导障碍,包括有潜在发生可能者(用心房调搏检验);②慢性房性心律 失常。3.DDD方式 是双腔起搏器中对心房和心室的起搏和感知功能最完整者。适用于房室传导阻滞伴或不伴窦房结功 能障碍。不适宜应用者:合并慢性房颤、房扑。 4.频率自适应(R)方式 起搏器可通过感知体动、血pH等判断机体对心排血量的需要而自动调节起搏频率,以提高机体运 动耐量,适用于需要从事中至重度体力活动者,可根据具体情况选用VVIR、AAIR、DDDR方式。 若心率加快后心悸等症状加重或诱发心力衰竭、心绞痛的病人,不宜应用频率自适应起搏器。
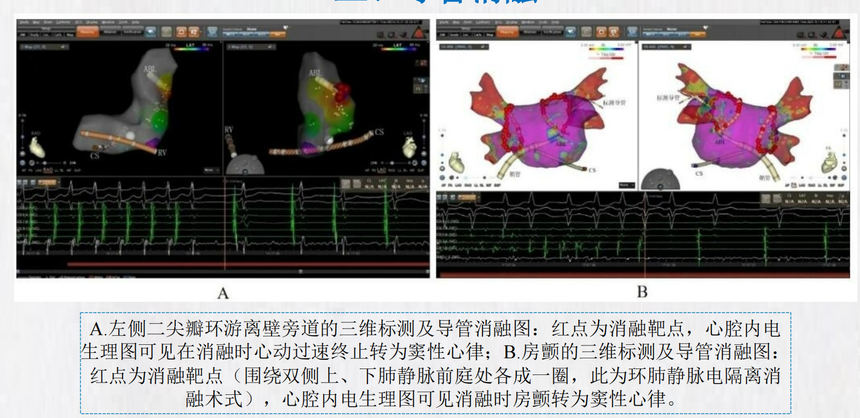
(二)植入型心律转复除颤器 植入型心律转复除颤器(ICD)是一种终止致命性心律失常的多功能、多程控参数的电子装置,经 静脉置入于心内膜除颤电极以感知室速及室颤,发放抗心动过速起搏或除颤能量以终止快速型心律 失常。 ICD具备抗心动过缓起搏(antibradycardia pacing)、抗心动过速起搏(antitachycardia pacing,ATP )、低能电转复(cardiovertion)和高能电除颤(defibrillation)四大功能。 全皮下ICD(subcutaneous ICD,S-ICD)因除颤电极和脉冲发生器均位于皮下,故不具备抗心动过 缓起搏和抗心动过速起搏的功能。 ICD的适应证 • 非可逆原因导致的血流动力学不稳定的持续性室速或室颤幸存者。 • 心肌梗死48小时后发生的非可逆性的室颤或血流动力学不稳定的室速;心肌梗死40天后及血运重 建90天后,经优化药物治疗后左心室射血分数(LVEF)≤35%,美国纽约心脏病学会(NYHA) 心功能Ⅱ~Ⅲ级,或LVEF≤30%,NYHA心功能Ⅰ级的病人。 • 非缺血性心脏病病人,经优化药物治疗3~6个月后LVEF≤35%,心功能Ⅱ级或Ⅲ级。 • 原因不明的晕厥病人,心电生理检查能诱发有显著血流动力学改变的持续室速或室颤。 • 有心脏性猝死危险因素的肥厚型心肌病、扩张型心肌病及右室发育不良型心肌病。 • 有晕厥或室速记录的遗传性心脏病,且β受体拮抗剂无效,如长QT间期综合征、Brugada综合征等。 (三)心脏再同步治疗 心脏再同步治疗(CRT)是一种植入型电子装置,是在传统的右心房、右心室双心腔起搏基础上增 加左心室起搏,通过设定合适的房室及左右心室电脉冲的释放时机,纠正房室和左右心室收缩的不 同步,提高心脏的做功效率,增加心排血量。 CRT的适应证 • 经优化药物治疗后仍有心力衰竭(心衰)症状,QRS波呈完全性左束支传导阻滞(LBBB) (QRS>130ms)、LVEF≤35%的NYHA Ⅱ级或Ⅲ级的病人; • 经优化药物治疗后仍有心衰症状,QRS波呈非完全性左束支传导阻滞(QRS≥150ms)、 LVEF≤35%的NYHA Ⅱ级或Ⅲ级的病人; • 对于具有心室起搏指征或合并高度房室传导阻滞且LVEF<40%的病人。 • 针对LVEF<40%的持续性心房颤动病人,若心室率控制欠佳且拟行房室结消融,推荐行CRT治疗。 (四)起搏随访 起搏器随访的主要目的是了解病人情况,评价器械状况,关注疾病变化及相关沟通。具体包括评估 器械性能和优化参数设置、识别和校正起搏器系统的异常情况、预测电池寿命并确定起搏器更换时 机、保存病人及起搏器程控参数变化的记录并建立数据库,以及对病人进行沟通关怀和宣传教育。 起搏器随访有诊室随访和远程监测两种方式。所有心血管植入型电子器械在早期(植入后1~3个月) 均需进行诊室随访;在中期建议每6~12个月进行诊室随访或远程监测;在后期(程控参数接近起 搏器更换的条件)则建议每1~3个月进行诊室随访或远程监测。 三、导管消融 (一)定义 导管消融(catheter ablation,CA)是将消融电极放置到与心律失常发生相关的心肌组织部位,采用 能量(包括射频、冷冻、脉冲电场、激光和微波等)破坏心肌组织,改变该部位心肌自律性和传导 性,从而达到治疗心律失常的目的。 其中射频导管消融(radiofrequency catheter ablation,RFCA)技术自1989年应用于临床以来,是治 疗快速型心律失常最常用的方法。对于房室结折返性心动过速、房室结折返性心动过速及阵发性房 颤,导管消融已成为安全有效的一线治疗手段。
(二)导管消融的适应证 室上性心动过速:①房室结或房室折返性心动过速;②抗心律失常药物治疗无效的有症状的室上性 心动过速病人,包括局灶性或多源性房性心动过速、心房扑动。 心房颤动:①有症状的阵发性房颤;②持续性房颤药物治疗效果不佳或不能耐受者;③合并左心室 射血分数下降的有症状的房颤病人。 室性心律失常:①右心室流出道起源的无结构性心脏病,且伴症状性频发室早病人,若抗心律失常 药物无效,或者不能耐受或不愿接受药物治疗;②由相同形态室性期前收缩反复触发多形性室速或 特发性室颤。 (三)导管消融的并发症 导管消融并发症包括心包积液/心脏穿孔/心脏压塞、房室传导阻滞、肺静脉狭窄、左心房-食管瘘/ 左心房-心包瘘等,临床发生率低。 上一篇动脉粥样硬化下一篇抗心律失常药物的合理应用 |