|
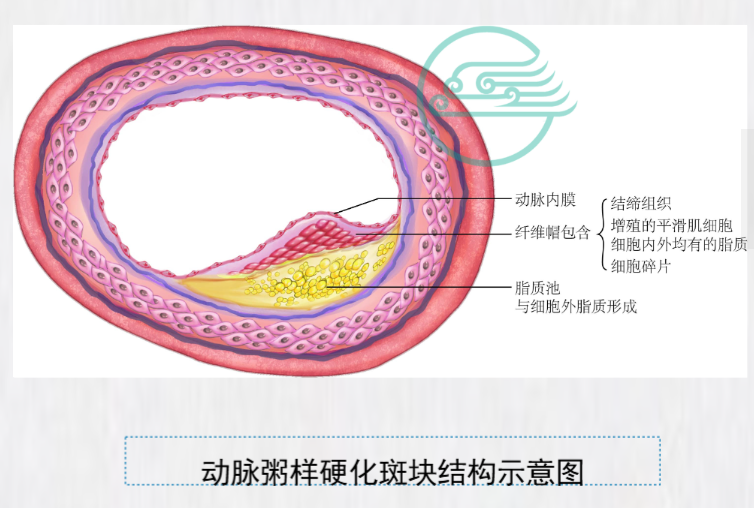
动脉粥样硬化动脉粥样硬化(atherosclerosis)的特点是受累 动脉的病变从内膜开始,先后有脂质积聚、纤 维组织增生和钙质沉着,并有动脉中层的逐渐 退变和钙化,在此基础上继发斑块内出血、斑 块破裂及局部血栓形成。现代细胞和分子生物 学技术显示动脉粥样硬化病变具有巨噬细胞游 移、平滑肌细胞增生;大量胶原纤维、弹力纤 维和蛋白多糖等结缔组织基质形成;细胞内、 外脂质积聚的特点。由于在动脉内膜积聚的脂 质外观呈黄色粥样,因此称为动脉粥样硬化。
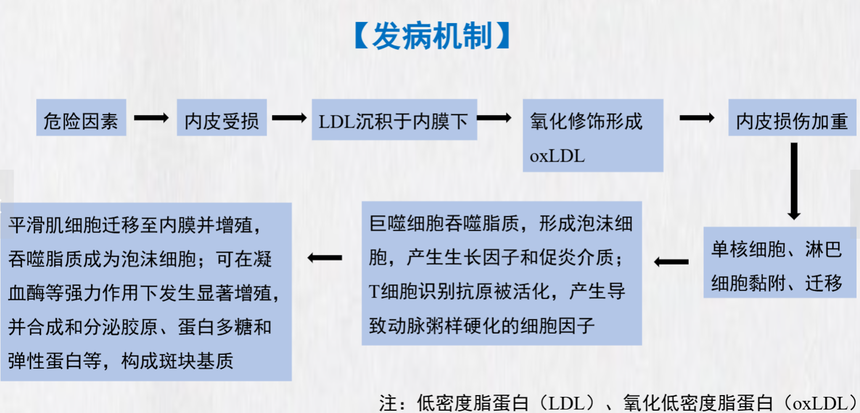
【病因和危险因素】 本病病因尚未完全确定。研究表明本病是多因素作用于不同环节所致,这些因素称为危险因素 (risk factor)。主要的危险因素如下: 1.年龄、性别 2.血脂异常 3.高血压病 4.吸烟 5.糖尿病和糖耐量异常 6.肥胖 7.家族史 8.其他 ①A型性格者;②口服避孕药;③饮食习惯。 【发病机制】 1.脂质浸润学说 2.内皮损伤反应学说 3.血小板聚集和血栓形成假说 4.平滑肌细胞克隆学说 5.炎症学说
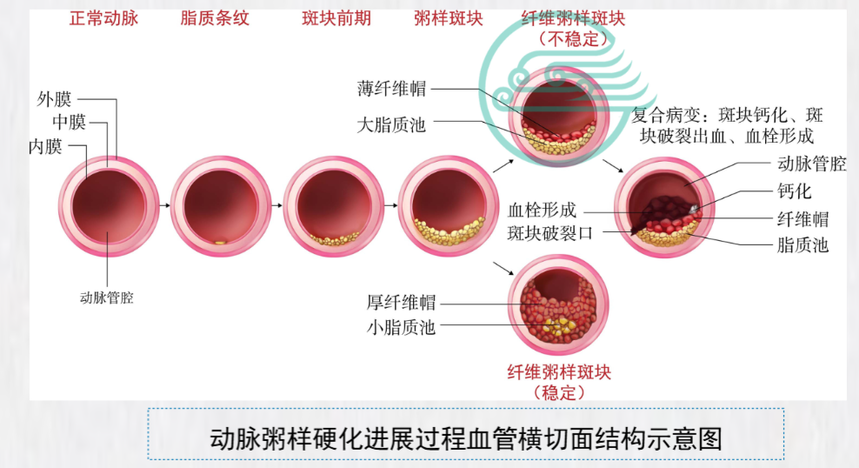
【病理解剖和病理生理】 美国心脏病学会根据动脉 粥样硬化病变发展过程将 其细分为6型: • Ⅰ型:脂质点。 • Ⅱ型:脂质条纹。 • Ⅲ型:斑块前期。 • Ⅳ型:粥样斑块。 • Ⅴ型:纤维粥样斑块。 • Ⅵ型:复合病变。
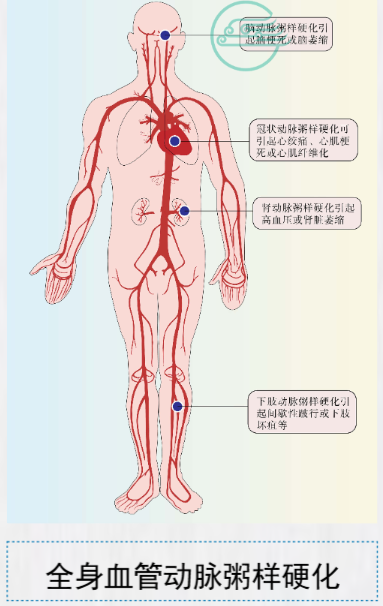
从临床的角度来看,动脉粥样硬化的斑块基本上可分为两类: • 稳定型即纤维帽较厚而脂质池较小的斑块。 • 不稳定型(又称为易损型)斑块,其纤维帽较薄,脂质池较大易于破裂 【临床表现】 1.主动脉粥样硬化 主动脉粥样硬化大多数无特异性症状。主动脉广泛粥样硬化病变可出现主动脉弹性降低的相关表现: 如收缩期血压升高、脉压增大等。X线检查可见主动脉结向左上方凸出,有时可见片状或弧状钙质 沉着阴影。 2.冠状动脉粥样硬化
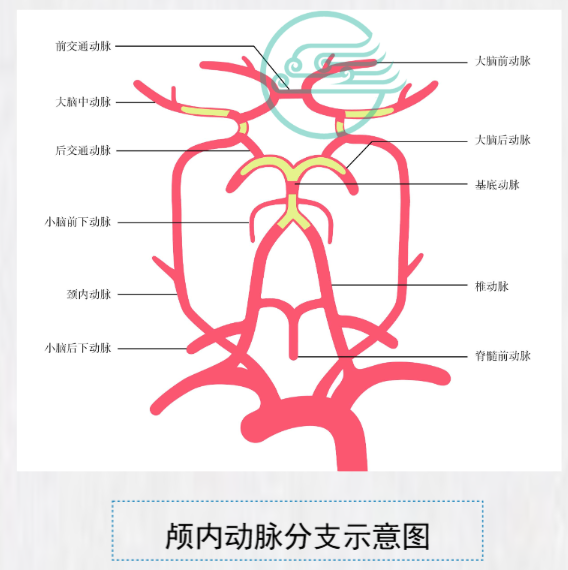
3.颅脑动脉粥样硬化 颅脑动脉粥样硬化最常侵犯颈内动脉、基底动脉 和椎动脉。颈内动脉入脑处为好发区,病变多集 中在血管分叉处。粥样斑块造成血管狭窄、脑供 血不足或局部血栓形成或斑块破裂、碎片脱落造 成脑梗死等脑血管意外;长期慢性脑缺血造成脑 萎缩时,可发展为血管性痴呆。
4.肾动脉粥样硬化 肾动脉粥样硬化可引起顽固性 高血压。年龄在55岁以上而突 然发生高血压者,应考虑本病 的可能。如发生肾动脉血栓形 成可引起肾区疼痛、少尿和发 热等。长期肾脏缺血可致肾萎 缩并发展为肾衰竭。 5.肠系膜动脉粥样硬化 肠系膜动脉粥样硬化可能引起消化不良、肠道张力减低、便秘和腹痛等症状。血栓形成时有剧烈腹 痛、腹胀和发热。肠壁坏死时可引起便血、麻痹性肠梗阻和休克等症状。 6.四肢动脉粥样硬化 四肢动脉粥样硬化以下肢动脉较多见。 由于血供障碍而引起下肢发凉、麻木 和典型的间歇性跛行,即行走时发生 腓肠肌麻木、疼痛以至痉挛,休息后 消失,再走时又出现;严重者可持续 性疼痛,下肢动脉尤其是足背动脉搏 动减弱或消失。如动脉完全闭塞时可 产生坏疽。 【实验室检查】 1.脂质代谢异常,主要表现为血总胆固醇(TC)增高、低密度脂蛋白胆固醇(LDL-C)增高、高密 度脂蛋白胆固醇(HDL-C)降低、甘油三酯(TG)增高、载脂蛋白A(apo A)降低、载脂蛋白B (apo B)和脂蛋白(a)[Lp(a)]增高。 2.X线检查可发现前述主动脉粥样硬化的表现。 3.选择性动脉造影可显示管腔狭窄或动脉瘤样病变,以及病变的所在部位、范围和程度,有助于确 定介入或外科治疗的适应证和选择手术方式。 4.多普勒超声检查有助于判断动脉的血流情况和血管病变。5.心电图检查、超声心动图检查、放射性核素心脏检查和负荷试验所示的特征性变化有助于诊断冠 状动脉粥样硬化性心脏病,冠状动脉造影是诊断冠状动脉粥样硬化最直接的方法。 6.CT血管造影(CTA)和磁共振显像血管造影(MRA)可无创显像动脉粥样硬化病变。 7.血管内超声显像是辅助血管内介入治疗的腔内检查方法。 【诊断和鉴别诊断】 1.诊断 本病发展到相当程度,尤其是有器官明显病变时诊断并不困难,但早期诊断很不容易。年长病人如 检查发现血脂异常,X线、超声及动脉造影发现血管狭窄性或扩张性病变,应首先考虑诊断本病。 2.鉴别诊断 主动脉粥样硬化引起的主动脉变化和主动脉瘤,需与梅毒性主动脉炎和主动脉瘤以及纵隔肿瘤相鉴 别;冠状动脉粥样硬化引起的心绞痛和心肌梗死,需与冠状动脉其他病变所引起者相鉴别;脑动脉 粥样硬化所引起的脑血管意外,需与其他原因引起的脑血管意外相鉴别;肾动脉粥样硬化所引起的 高血压,需与其他原因的高血压相鉴别;肾动脉血栓形成需与肾结石相鉴别;四肢动脉粥样硬化所 产生的症状需与其他病因的动脉病变所引起者鉴别。 【预后】 本病预后随病变部位、程度、血管狭窄发展速度、受累器官受损情况和有无并发症而不同。病变涉 及心、脑、肾等重要脏器动脉则预后不良。 【防治】 1.一般防治措施 (1)积极控制与本病有关的一些危险因素:包括高血压、糖尿病、血脂异常、肥胖症等。 (2)合理的膳食:控制膳食总热量,以维持正常体重为度。 (3)适当的体力劳动和体育活动。 (4)合理安排工作和生活。避免过度劳累和情绪激动。注意劳逸结合,保证充分睡眠。 (5)提倡戒烟限酒。 2.药物治疗 (1)调整血脂药物,血脂异常的病人,应首选降低TC和LDL-C为主的他汀类调脂药,其他还包括 贝特类、依折麦布和前蛋白转化酶枯草溶菌素9型(PCSK9)抑制剂等。 (2)抗血小板药物:抗血小板黏附和聚集的药物。 (3)溶栓药物和抗凝药物。 (4)改善心脏重构和预后的药物:如血管紧张素转换酶抑制剂(ACEI)或血管紧张素受体拮抗剂 (ARB)、血管紧张素受体脑啡肽酶抑制剂(ARNI)等。 (5)针对缺血症状的相应治疗:如心绞痛时应用血管扩张剂(硝酸酯类等)及β受体拮抗剂等。 3.介入和外科手术治疗 对狭窄或闭塞的血管,特别是冠状动脉、肾动脉和四肢动脉施行血运重建或旁路移植手术,以恢复 动脉的供血。包括经皮球囊扩张术、支架植入术、腔内旋磨术等多种介入治疗,对新鲜的血栓也可 采用导管进行抽吸。目前应用最多的是经皮腔内球囊扩张术和支架植入术。 |